睡眠時無呼吸症とは
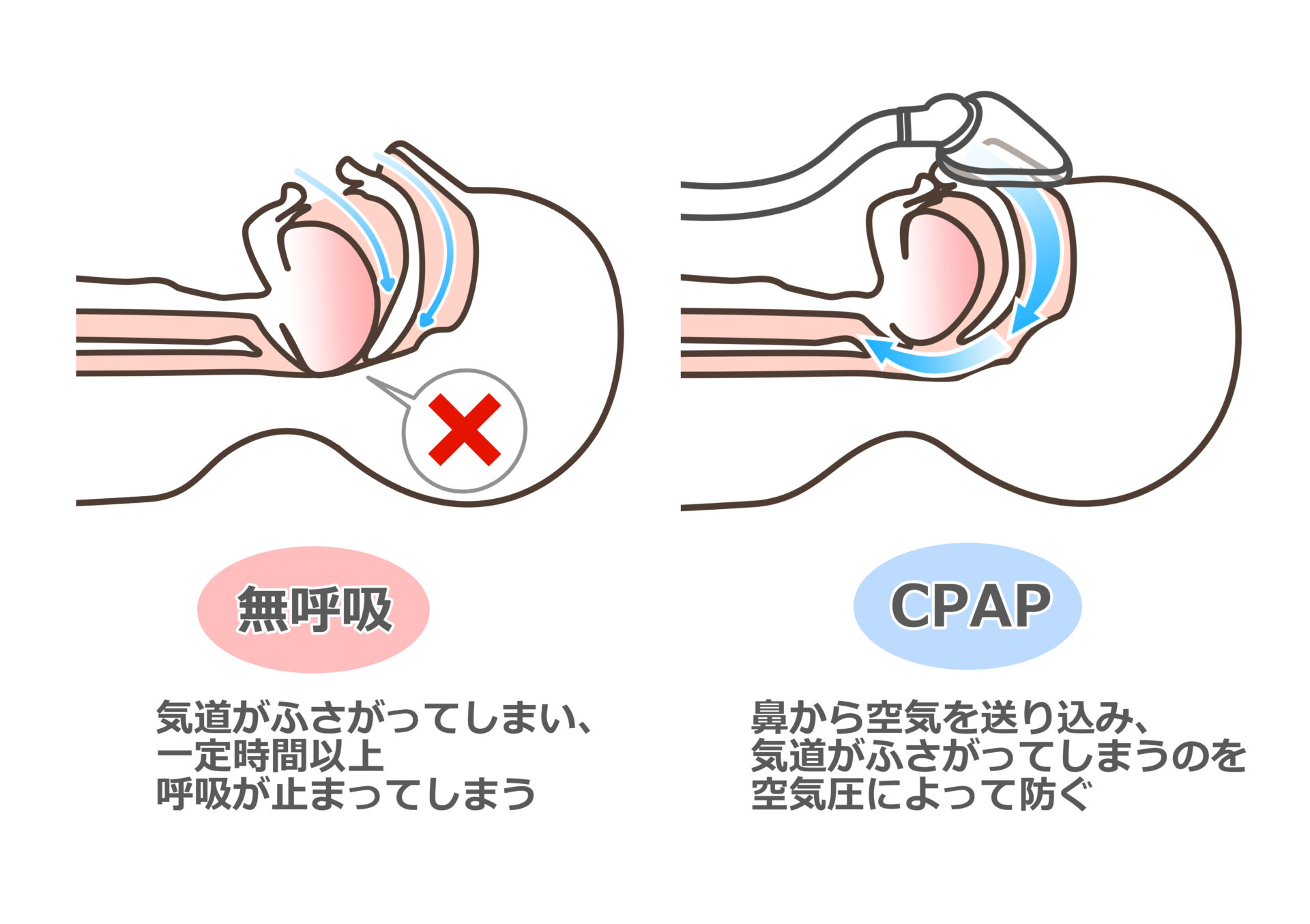
睡眠中にのどのあたりの気道が狭くなって、ひどいいびきや呼吸が止まる病気です。
呼吸が止まる(無呼吸)、止まりかける(低呼吸)ことにより、低酸素の状態となり、目を覚ます(覚醒)ことで呼吸が再開します。これを何度も繰り返すことで睡眠の質が低下し、ぐっすり眠った感覚(熟睡感)の低下、日中の 眠気、集中力の低下、居眠り事故リスクの増加などが起こります。

睡眠時無呼吸症の原因
- 肥満、扁桃肥大、舌の肥大、骨格的に顎(あご)が小さいことなどにより、上気道が狭くなる。
- 睡眠中に、のどの筋肉の働きが低下し、気道が狭くなる。
- 睡眠中の呼吸が不安定になることで、無呼吸が誘発される。
- 無呼吸や低呼吸で目が覚めることで、次の無呼吸、低呼吸が誘発される。
睡眠時無呼吸症は、これら4つの原因が複雑に絡み合って起こります。しかも、絡み合う割合が患者さんによってそれぞれ異なるという多様性のある病気です。
人の呼吸は、呼吸の状態を制御する脳、酸素と二酸化炭素の出し入れを制御する肺、酸素と二酸化炭素の運び具合を制御する心臓のつながりで形作られています。
睡眠時無呼吸症は、このつながりのどこかでトラブルが起こった結果、喉が狭くふさがってしまって呼吸ができなくなる病気なのです。
睡眠時無呼吸症の合併症
睡眠時無呼吸症はつながりの病気です。
睡眠時無呼吸症は、高血圧、脂質異常症、糖尿病などの生活習慣病、狭心症、心不全、心房細動といった心臓の病気、喘息、COPD(慢性閉塞性肺疾患)、長びく咳など肺の病気、脳梗塞、認知症といった脳の病気、逆流性食道炎など胃や食道の病気、鬱病などこころの病気など、全身の病気に深く関係し、互いに影響を及ぼしあっています。
これら合併する疾患の治療を睡眠時無呼吸症の治療と合わせて行うことによって、合併する病気の症状改善や生活の質の改善、重症化の防止、生命予後の改善だけではなく、無呼吸症自体にも変化を認めることがわかっています。
このような症状がある方は受診してください
- ひどいいびきや、睡眠中の無呼吸を指摘されたことがある
- 睡眠中に突然目を覚ます、または窒息感を感じることがある
- 睡眠時間を十分にとっても、眠りが浅く、熟睡した感じがない
- 睡眠時間を十分にとっても、日中に眠くなる、疲れがとれない
- 日中に集中力がなく、仕事がはかどらない、居眠りをしてしまう
- 気分が落ち込む、やる気が出ない、今まで興味のあったことに関心がなくなる
- 親族に睡眠時無呼吸症の診断を受けている人がいる
- 肥満、高血圧、糖尿病、脂質異常症などの生活習慣病がある
- 高血圧、狭心症、心房細動、喘息、COPD、鬱病などの治療をしている
睡眠時無呼吸症の診断と検査
これまでの病歴を詳しくお聞きした上で、大まかな重症度を測るために、ご自宅で検査室外睡眠検査(OCST:簡易呼吸モニター検査)を行います。 鼻、指、胸に装置を装着して、睡眠中の無呼吸の程度、酸素の下がり方などを簡便に評価します。その上で精密検査が必要な場合は、終夜睡眠ポリグラフ検査(PSG)を行い、重症度を判定します。
検査では、10秒以上呼吸が停止する「無呼吸」と10秒以上呼吸が止まりかける「低呼吸」が、合わせて1時間当たり何回起こるかで重症度を判定します。
脳波を測定しないOCSTでは、記録時間中1時間当たりの平均回数(呼吸イベント指数:REI)、脳波を記録するPSGでは、睡眠時間中1時間当たりの平均回数(無呼吸低呼吸指数:AHI)を算出します。
一般的に、AHIが5回以上で無呼吸症があると判断し、5回以上15回未満を軽症、15回以上30回未満を中等症、30回以上を重症としています。
ただし、睡眠時無呼吸症は多様性に富み、心臓、肺、脳など合併する病気の影響も強く受けるため、AHIやREIの数値だけでは重症度を判定することが困難な場合があります。年齢や性別、肥満、合併する病気、一つ一つの無呼吸や低呼吸の長さやそれに伴う酸素の低下度、体の向き(体位)など、様々な要素を加味して診断する必要があります。
当院では、ご自宅でOCSTを行ったのち、PSGが必要な患者さんには、状態に応じて、連携する専門施設やご自宅でPSGを受けていただきます。当院で行った検査は、日本睡眠学会専門検査技師がマニュアル解析を行います。それらの結果に基づき、治療方針を決定していきます。
睡眠時無呼吸症の治療
無呼吸症が軽症から中等症の場合や、重症でも顎が小さいことが主な原因である場合には、マウスピースによる治療を行います。マウスピースが下顎を前方に移動・固定することで気道が広がり、無呼吸を改善します。睡眠歯科専門医と連携し、一人ひとりに合ったマウスピースを作製していただきます。
扁桃肥大が主な原因の場合は、耳鼻咽喉科専門医と連携し、扁桃摘出術の適応を検討します。
中等症から重症で、日中の眠気がひどく、肥満や心臓、肺、脳の病気がある場合、鼻に装着したマスクから加圧した空気を送るCPAP(経鼻的持続陽圧呼吸)療法を行います。 加圧した空気が「添え木」のような役割をして、睡眠中に気道がふさがることを防ぎ、睡眠の質の向上による無呼吸症の諸症状の改善とともに、合併する心臓、肺、脳の病気の発症、重症化などを改善させることがわかっています。なおCPAP療法は、OCST検査でREIが40回以上、またはPSG検査でAHIが20回以上の場合、健康保険適応となります。当院では、各科の専門医、検査技師、看護師、連携する医療機関によるつながりの医療で、CPAP治療だけではなく、無呼吸症に関係する様々な病気の診療も同時に行ってまいります。

